Η ιστορία του HIV στην Ελλάδα έχει καταγράψει διακυμάνσεις και προς τις δύο κατευθύνσεις. Η χώρα ακολούθησε την τροχιά της Ευρωπαϊκής Ένωσης, τόσο στο βαθμό απόκρισης στην επιδημία, όσο και στα επιδημιολογικά χαρακτηριστικά. Αλλά δεν εφάρμοσε ποτέ ένα κεντρικά συντονισμένο στρατηγικό σχεδιασμό. Διαθέτει δωρεάν διαχρονικά τις πλέον σύγχρονες θεραπείες. Αλλά υστερεί στην προαγωγή των προληπτικών μέτρων. Στελεχώνεται από εξαιρετικά καταρτισμένους κλινικούς γιατρούς. Αλλά οι Μονάδες Λοιμώξεων που παρακολουθούν τα άτομα με HIV λοίμωξη έχουν φτάσει τα τελευταία χρόνια στα όριά τους. Αναγνωρίζει την ανάγκη επούλωσης των κοινωνικών «πληγών» της νόσου. Αλλά το στίγμα και οι διακρίσεις εξακολουθούν να επισκιάζουν τις ζωές των ατόμων με HIV λοίμωξη.
Αυτά τα «αλλά» της εθνικής προσπάθειας για την οριστική αντιμετώπιση μίας από τις πιο σφοδρές πανδημίες του προηγούμενου αιώνα αποτυπώνονται και στα επιδημιολογικά δεδομένα του Εθνικού Οργανισμού Δημόσιας Υγείας (Ε.Ο.Δ.Υ.) για το HIV/AIDS στην Ελλάδα το 2018. Τα στοιχεία περιγράφουν μία σταθεροποίηση των νέων περιστατικών τα τελευταία χρόνια, κοντά στα επίπεδα προ του 2010. Είχε μεσολαβήσει η τριετία 2011-2013, κατά τη διάρκεια της οποίας η Ελλάδα βίωσε μία πρωτόγνωρη επιδημική έκρηξη στους χρήστες ενδοφλέβιων ναρκωτικών στο κέντρο της Αθήνας, ως αποτέλεσμα σημαντικών αδυναμιών και κενών στις παρεμβάσεις πρόληψης και διασύνδεσης στη φροντίδα.
Ισορροπώντας στις δύο πλευρές του αντιθετικού συνδέσμου, το παρόν άρθρο επιχειρεί να εμβαθύνει στη συνολική εικόνα, αλλά και στα επιμέρους επιτεύγματα, τις αδυναμίες και τις προκλήσεις που αναδεικνύονται από την επιδημιολογική καταγραφή.
Η επιδημιολογική τάση των τελευταίων ετών είναι συγκρατημένα ενθαρρυντική, αλλά…
Η διαπίστωση ότι οι νέες διαγνώσεις HIV στη χώρα έχουν υποχωρήσει στα επίπεδα πριν το 2011 επιβεβαιώνεται εν μέρει από τα επιδημιολογικά δεδομένα, ωστόσο θέτει εξαιρετικά χαμηλά τον πήχη για την αξιολόγηση της εθνικής προσπάθειας.
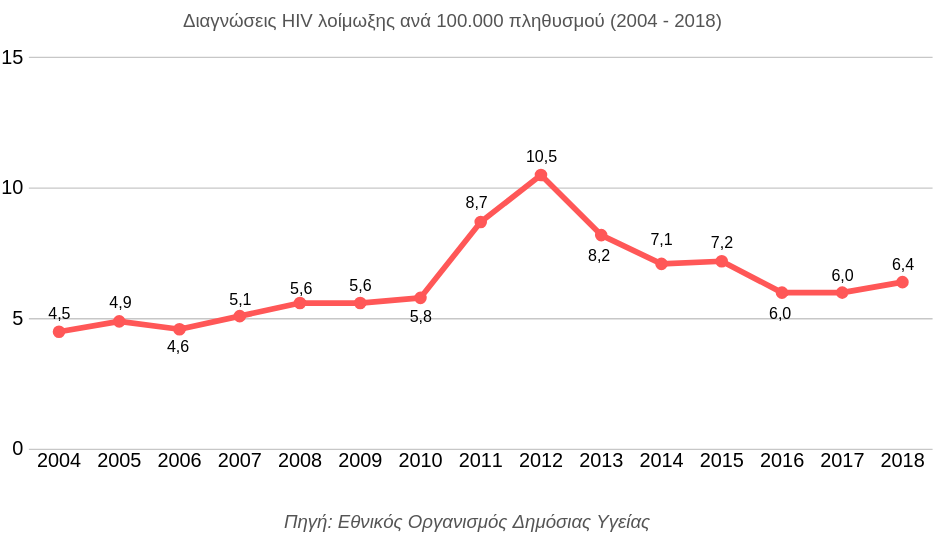
Η προσέγγιση της επιστροφής σε μία «επιδημιολογική κανονικότητα» επικεντρώνεται στο γεγονός ότι η Ελλάδα κατάφερε πράγματι να επιδείξει υψηλά αντανακλαστικά και να εφαρμόσει στοχευμένες, συντονισμένες και αποτελεσματικές παρεμβάσεις αναχαίτισης της επιδημίας στην ευάλωτη ομάδων των χρηστών ενδοφλέβιων ναρκωτικών. Ωστόσο, η θεώρηση αυτή αγνοεί τη συνολικότερη εικόνα. Στις αρχές της δεκαετίας του 2000, οι νέες διαγνώσεις HIV κυμάνθηκαν ετησίως από 3,7 έως 4,5 ανά 100.000 άτομα. Το 2018, ο αντίστοιχος αριθμός ήταν 6,4. Επομένως, παρά τα σημαντικά βήματα της έρευνας και τις επιστήμης, τα σύγχρονα αντιρετροϊκά φάρμακα και τα καινοτόμα εργαλεία πρόληψης, σήμερα έχουμε περισσότερα νέα κρούσματα ετησίως σε σχέση με πριν μία εικοσαετία.
Ο αριθμός των νέων διαγνώσεων μειώνεται, αλλά…
Περίπου 1 στις 2 διαγνώσεις HIV στην Ελλάδα γίνεται καθυστερημένα, με σημαντικές επιπτώσεις τόσο για την υγεία των ατόμων, όσο και για τη δημόσια υγεία, δεδομένου ότι η νόσος μεταδίδεται από τα άτομα που δεν έχουν διαγνωστεί και επομένως δε λαμβάνουν αντιρετροϊκή αγωγή ώστε να κατασταλεί η αναπαραγωγή του ιού. Το 2018, σχεδόν 1 στις 3 διαγνώσεις κατέγραψε στους ασθενείς κάτω από 200 CD4+ T-λεμφοκύτταρα, γεγονός που σημαίνει ότι τα άτομα αυτά είχαν εκτεθεί στον HIV πριν αρκετά χρόνια και o κίνδυνος για την υγεία τους είχε αυξηθεί δραματικά, ενώ ταυτόχρονα παρέμεναν μεταδοτικά.
Σύμφωνα με το Ευρωπαϊκό Κέντρο Ελέγχου Νοσημάτων (E.D.C.D.), περίπου το 23% των ατόμων που ζουν με HIV λοίμωξη στην Ελλάδα παραμένει αδιάγνωστο. Η αντιμετώπιση της πρόκλησης των καθυστερημένων διαγνώσεων αποτελεί την πλέον κρίσιμη παράμετρο για την οριστική αναχαίτιση της επιδημίας.
Η επιστήμη διαθέτει αποτελεσματικά μέσα πρόληψης, αλλά…
Τα τελευταία χρόνια η επιστήμη έχει επιτελέσει θεαματική πρόοδο στο σκέλος της πρόληψης του HIV. Πέρα από τη χρήση προφυλακτικού, η βεντάλια πρόληψης περιλαμβάνει
1) τη Θεραπεία ως Πρόληψη (TasP), όρος ο οποίος αναφέρεται στη λειτουργία της αντιρετροϊκής αγωγής ως ασπίδα στη μετάδοση του ιού στους ερωτικούς συντρόφους του οροθετικού ατόμου,
2) την Προφύλαξη πριν από την Έκθεση (PrEP), δηλαδή τη λήψη ενός χαπιού την ημέρα που θωρακίζει το άτομο από την HIV λοίμωξη,
3) την Προφύλαξη μετά την Έκθεση (PEP), δηλαδή τη θεραπεία ενός μήνα που χορηγείται μέσα σε 72 ώρες μετά από μία πιθανή έκθεση στον ιό και την 4) την αυτo-εξέταση (self-testing).
Αυτή είναι η πραγματικότητα της επιστήμης. Η ελληνική πραγματικότητα παραμένει όμως διαφορετική, καθώς από τα παραπάνω εργαλεία μόνο η PEP χρησιμοποιείται παρά τις δυσκολίες πρόσβασης που καταγράφονται. Στη Θεραπεία ως Πρόληψη, η εργαστηριακή επιβεβαίωση του μη ανιχνεύσιμου ιικού φορτίου αποτελεί εξέχουσα προϋπόθεση. Ωστόσο η χώρα μας αντιμετωπίζει την τελευταία τριετία περιορισμένη πρόσβαση σε αυτές τις εξετάσεις, λόγω έλλειψης αντιδραστηρίων στα εθνικά εργαστήρια. Από την άλλη πλευρά, η PrEP δεν είναι ακόμη διαθέσιμη στην Ελλάδα, παρά τη θεαματική συμβολή της στον περιορισμό της επιδημίας σε όσες χώρες διατίθεται. Το ίδιο ισχύει και για τις συσκευές αυτό-εξέτασης.
Οι νέες διαγνώσεις HIV στους άνδρες που κάνουν σεξ με άνδρες μειώνονται, αλλά…
Oι άνδρες που έχουν σεξουαλικές επαφές με άνδρες αντιπροσωπεύουν διαχρονικά την ομάδα που πλήττεται περισσότερο από την επιδημία. Ωστόσο τα τελευταία χρόνια καταγράφεται μία μείωση των νέων περιστατικών στη συγκεκριμένη κατηγορία μετάδοσης. Αν και δε μπορούν εύκολα να υπάρξουν βεβαιότητες στην ερμηνεία των επιδημιολογικών δεδομένων, στην ενθαρρυντική αυτή τάση συμβάλει η αντιρετροϊκή θεραπεία που λαμβάνουν τα διαγνωσμένα άτομα με HIV λοίμωξη. Στην πρόσφατη μελέτη PARTNER II συμμετείχαν σχεδόν 1.000 ζευγάρια gay ανδρών από 14 ευρωπαϊκές χώρες. Ο ένας σύντροφος κάθε ζευγαριού ήταν οροθετικός που λαμβάνει αντιρετροϊκή θεραπεία και έχει μη ανιχνεύσιμο ιικό φορτίο και ο άλλος σύντροφος ήταν ορο-αρνητικός. Η έρευνα δεν κατέγραψε κανένα περιστατικό μετάδοσης της νόσου σε σχεδόν 77.000 πράξεις σεξουαλικής επαφής χωρίς προφυλάξεις. Πρόκειται για μία επιστημονική τεκμηρίωση που αλλάζει όλα όσα γνωρίζαμε για τον HIV και τη μετάδοσή του, ωστόσο στην ελληνική περίπτωση τοποθετείται δίπλα της ο μεγάλος αστερίσκος της περιορισμένης πρόσβασης στις απαραίτητες εργαστηριακές εξετάσεις.
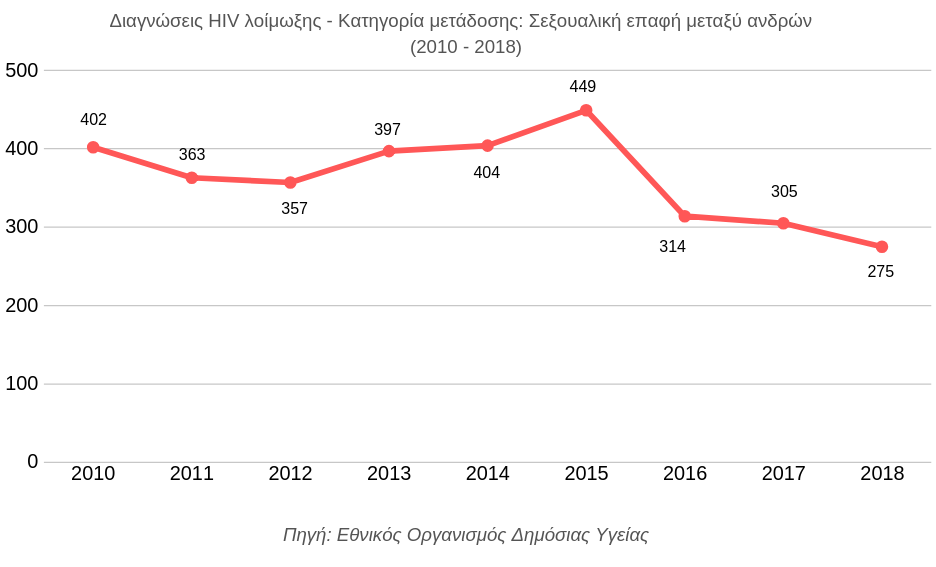
Μία άλλη παράμετρος που συμβάλει στη θετική εικόνα στη συγκεκριμένη κατηγορία είναι οι στοχευμένες παρεμβάσεις ευαισθητοποίησης των Κέντρων Πρόληψης και Εξέτασης Checkpoint προς τη ΛΟΑΤΚΙ κοινότητα. Οι δομές τους στην Αθήνα και στη Θεσσαλονίκη έχουν διενεργήσει συνολικά σε έξι χρόνια πάνω από 110.000 δωρεάν εξετάσεις για HIV, ηπατίτιδες Β και C και σύφιλη, ενώ το 2018 διέγνωσαν 1 στα 2 νέα περιστατικά HIV στην ομάδα των ανδρών που κάνουν σεξ με άνδρες. Πρόκειται για μία πρωτοβουλία που έχει συμβάλει καθοριστικά στην ανάπτυξη μίας κουλτούρας τακτικής εξέτασης στην Ελλάδα και για το λόγο αυτό έχει αναγνωριστεί ως βέλτιστη πρακτική από τον Παγκόσμιο Οργανισμό Υγεία (WHO) και το Ευρωπαϊκό Κέντρο Ελέγχου Νοσημάτων (ECDC).
H επιδημική έκρηξη στους χρήστες ψυχοδραστικών ουσιών αναχαιτίστηκε, αλλά…
Ο Παγκόσμιος Οργανισμός Υγείας συστήνει τη διανομή 300 συρίγγων σε κάθε χρήστη ανά έτος. Μέχρι το 2010, η Ελλάδα ήταν παντελώς απούσα από την υλοποίηση αντίστοιχων προγραμμάτων, καθώς διανέμονταν κατά μέσο όρο μόλις 7 σύριγγες ανά άτομο σε ετήσια βάση. Το 2017, ο αντίστοιχος αριθμός ήταν 76 σύριγγες. Τα στοιχεία αυτά απαντούν στο ερώτημα αν βγήκαμε σοφότεροι ως κοινωνία από την επιδημική έκρηξη στους χρήστες ενδοφλέβιων ψυχοδραστικών ουσιών. Τα δεδομένα του 2018, δείχνουν μία αύξηση των νέων λοιμώξεων κατά 13% σε σχέση με το προηγούμενο έτος, γεγονός που υποδεικνύει την ανάγκη εγρήγορσης και εφαρμογής αποτελεσματικών μέτρων, για να αποφύγουμε την επανάληψη της ιστορίας του 2011.
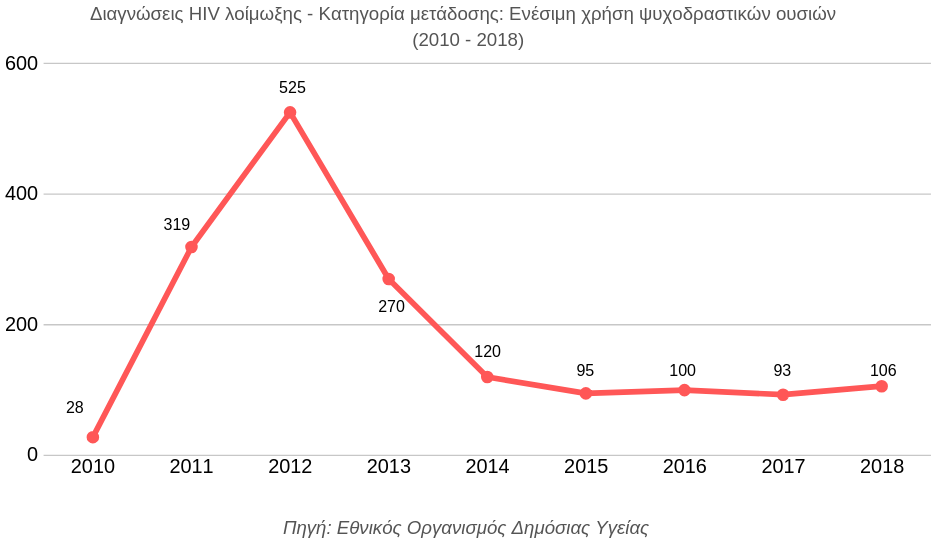
Η πρόσφατη ψήφιση του νόμου για τη λειτουργία δομών ιατρικώς επιτηρούμενης χρήσης και μάλιστα σε ένα πλαίσιο διακομματικής συναίνεσης, αποτελεί πράγματι ένα ενθαρρυντικό βήμα, ωστόσο η χώρα μας απέχει ακόμη πολύ από την εφαρμογή ενός ολοκληρωμένου πλέγματος πολιτικών με έμφαση στη μείωση βλάβης, στη διανομή υγειονομικού υλικού όπως σύριγγες και προφυλακτικά και στη δόμηση ενός συστήματος ολιστικής ιατρικής φροντίδας, πρόληψης, θεραπείας και ενδυνάμωσης των χρηστών.
Ο νομοθέτης προβλέπει την πρόσβαση στη θεραπεία για κάθε άτομο που διαγιγνώσκεται στην ελληνική επικράτεια, αλλά…
Το 2018, το 36% των νέων διαγνώσεων HIV αφορούσε σε άτομα μη ελληνικής εθνικότητας. Πρόκειται για μία αύξηση κατά 27% σε σχέση με το προηγούμενο έτος. Από την άλλη πλευρά, μία πρόσφατη έκθεση του Παγκόσμιου Οργανισμού Υγείας σχετικά με την υγεία των προσφύγων στην Ευρώπη, αναδεικνύει πως η κατάσταση ημεδαπών και ανθρώπων που ήρθαν από άλλες χώρες δεν παρουσιάζει μεγάλες διαφοροποιήσεις, ενώ σε κάποιες περιπτώσεις οι μετανάστες πρώτης γενιάς παρουσίαζαν πιο βελτιωμένους δείκτες υγείας, καταρρίπτοντας τις αιτιάσεις ότι οι μετακινούμενοι πληθυσμοί εισάγουν ασθένειες στα ευρωπαϊκά κράτη.
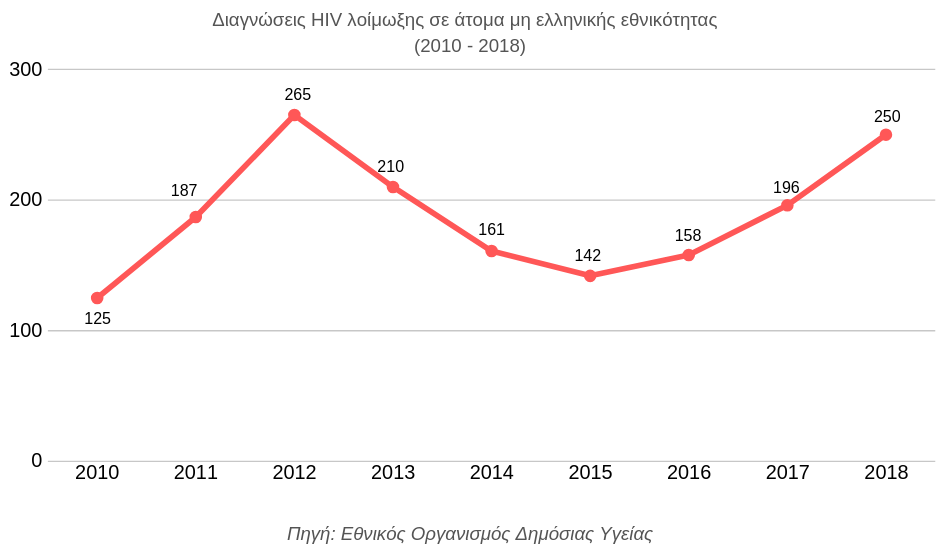
Τα επιδημιολογικά δεδομένα του Ε.Ο.Δ.Υ. δείχνουν διαχρονικά την πλειοψηφία των γυναικών που διαγιγνώσκονται με HIV να προέρχεται από χώρες της Υποσαχάριας Αφρικής (48,5%), ενώ των ανδρών από χώρες της Κεντρικής Ευρώπης (27,6%). Ωστόσο, δε διατίθενται στοιχεία σχετικά με την ανθρωπογεωγραφία των νέων διαγνώσεων κατά την πιο πρόσφατη περίοδο της «προσφυγικής κρίσης» και δε γίνεται επιδημιολογική διάκριση ανάμεσα στα άτομα που διαβιούν σε κέντρα προσωρινής φιλοξενίας και σε αυτά που έχουν ενταχθεί στον κοινωνικό ιστό της χώρας. Πρόκειται για ομάδες με διαφορετικά ποιοτικά χαρακτηριστικά τα οποία υπαγορεύουν αντίστοιχα μία εντελώς διαφορετική προσέγγιση.
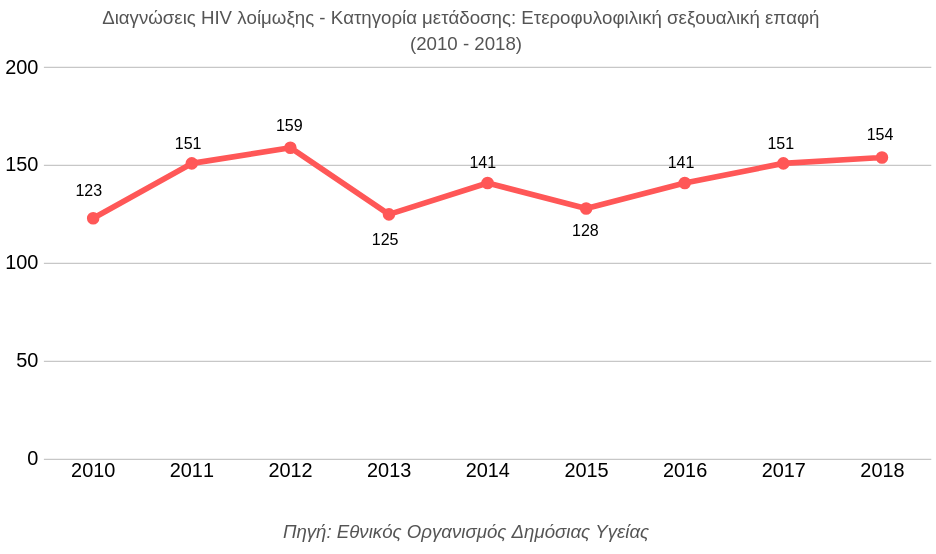
Τα ποσοστά ετεροφυλοφιλικής μετάδοσης δεν είναι ανησυχητικά, αλλά…
Η αντίληψη ότι ο HIV δεν αφορά τον ετεροφυλόφιλο πληθυσμό στο δυτικό κόσμο εξακολουθεί να έχει μία δυναμική η οποία δεν ανταποκρίνεται στην πραγματικότητα. Το 2018, το 22% των νέων περιστατικών HIV στην Ελλάδα έγινε μέσω ετεροφυλοφιλικής σεξουαλικής μετάδοσης, στοιχείο το οποίο επιβεβαιώνει ότι σταθερά τα τελευταία χρόνια, η 1 στις 5 νέες διαγνώσεις HIV αφορά τους ετεροφυλόφιλους. O HIV πλήττει δυσανάλογα συγκεκριμένες ομάδες, ωστόσο αυτό δε σημαίνει πως υπάρχουν στεγανοποιημένα όρια. Τα σύγχρονα παραδείγματα της Ουκρανίας και της Ρωσίας με την εκτόξευση των ποσοστών της HIV λοίμωξης στα ετεροφυλόφιλα άτομα, αποδεικνύει πως η έλλειψη προγραμμάτων δημόσιας υγείας μπορεί εύκολα να εκτροχιάσει την επιδημιολογική εικόνα της νόσου.
Η ανάγκη για ένα εθνικό στρατηγικό σχεδιασμό χωρίς «αλλά»
Οι αντιφάσεις, οι αδυναμίες και οι προκλήσεις που περιγράφηκαν παραπάνω δε συνιστούν μία ελληνική ιδιαιτερότητα. Κάθε εθνική προσπάθεια για την αντιμετώπιση της επιδημίας παρουσιάζει διακυμάνσεις και συχνά ακροβατεί ανάμεσα στα επιτεύγματα και τις αστοχίες. Η κύρια κριτική που ασκείται προς τη χώρα μας επικεντρώνεται στην απουσία ενός στρατηγικού σχεδιασμού για το συντονισμό όλων των εμπλεκόμενων μερών, της κεντρικής διοίκησης, του εθνικού συστήματος υγείας, των ακαδημαϊκών, των κλινικών γιατρών και των ίδιων των ασθενών.
Όπως σε πολλούς τομείς της οικονομίας, της υγείας και της δημόσιας διοίκησης, στροβιλιζόμαστε και εγκλωβιζόμαστε συχνά στη διαχείριση της επόμενης ημέρας, χωρίς όραμα, χωρίς μακροπρόθεσμους στόχους. Η τακτική αυτή μπορεί κάποιες φορές να αποφέρει καρπούς, αφήνει όμως πάντοτε έναν αντιθετικό σύνδεσμο «αλλά», καθώς δε διαθέτει τους κατάλληλους προβλεπτικούς, προσαρμοστικούς και αξιολογικούς μηχανισμούς. Ακριβώς για αυτό το λόγο, η πρωτοβουλία το Υπουργείου Υγείας για τη συγκρότηση μίας διεπιστημονικής επιτροπής και την εκπόνηση ενός Εθνικού Στρατηγικού Σχεδίου για την αντιμετώπιση του HIV κινείται στη σωστή κατεύθυνση. Αρκεί η διαδικασία αυτή να στεγανοποιηθεί μακριά από πολιτικές σκοπιμότητες και ανταγωνισμούς και να επισφραγισθεί με τα χαρακτηριστικά της επιστημονικής τεκμηρίωσης και της ευρύτερης δυνατής διακομματικής συναίνεσης.
